Poród naturalny – jak wygląda w praktyce?

Poród naturalny a cesarka
Na wstępie należy zaznaczyć, że nie ma jedynej właściwej drogi przyjścia dziecka na świat. Żadna mama nie powinna czuć się winna ani być wprowadzana w poczucie winy z powodu metody, jaką na świat przyszło jej dziecko. Są sytuacje, w których poród naturalny jest odpowiedni, ale i ten poprzez cesarskie cięcie nieraz niesie zdecydowanie mniej powikłań dla niej i dla dziecka. Również psychicznych. Dlatego niezależnie od tego, na jaki poród się nastawiamy, najważniejsze jest zdrowie mamy i malucha, w tym również ryzyko wystąpienia depresji poporodowej wywołanej przez traumę porodową.
Na pewno wiadomo natomiast, że Polska bije na głowę inne europejskie kraje w liczbie porodów cesarskich. A Polki nie różnią się aż tak od innych mieszkanek kontynentu pod względem stanu zdrowia. Różnica ta może wynosić nawet 15 procent, nie jest to więc dzieło przypadku.
Jednym z powodów, a według organizacji prokobiecych – wiodącym, może być standard opieki okołoporodowej na oddziałach położniczych i idący za tym strach kobiet przed porodem naturalnym. A ten, jako fizjologiczny, jest dla nich lepszą opcją pod względem liczby możliwych powikłań. Raporty mówią, że kobiety boją się rodzić naturalnie ze względu na złe traktowanie rodzącej przez personel, ryzyko porodu zabiegowego (kleszczowego czy vacuum) czy nadal obecne stosowanie niedozwolonych manewrów w celu przyspieszenia porodu.
W Polsce otworzyło się naprawdę sporo prywatnych placówek medycznych oferujących płatne cięcia cesarskie. Nie są one przepełnione, standard opieki oraz przebywania na oddziałach jest nieraz nieporównywalnie wyższy od oddziałów publicznych, co sprawia, że wiele kobiet decyduje się na elektywne cięcie cesarskie.
Obecnie „cesarek” odbywa się w Polsce nawet 43%.
Jak wygląda poród naturalny pod względem hormonalnym?
Przy porodzie i jego prawidłowym przebiegu kluczową rolę odgrywają hormony. To one sprawiają, że ciało jest gotowe do fertylizacji i utrzymania zarodka, przemiany go w płód, wyparcia go na świat i w końcu powrotu do formy sprzed ciąży. Jaką rolę odgrywają w przypadku samego porodu?
Krótko mówiąc, hormony porodowe odpowiadają za przygotowanie ciała do całego procesu, rozpoczęcie i utrzymanie akcji skurczowej, przygotowanie malucha do wyjścia przez kanał rodny i przeżycia poza łonem oraz za sygnał dla piersi do produkcji i dystrybucji mleka (laktacji).
Oksytocyna
Znana przede wszystkim jako hormon odpowiadający za uczucie rozumiane jako zakochanie i miłość, a także za dobre samopoczucie. Oksytocyna jest hormonem kluczowym dla akcji porodowej.
Komórki, które odpowiadają za reakcje z oksytocyną powiększają się stopniowo przez całe 9 miesięcy ciąży, dzięki czemu mogą wykonać nie lada robotę podczas porodu. Dzięki oksytocynie i tym komórkom, macica miarowo się kurczy, co prowadzi do stopniowego skrócenia i rozwarcia szyjki. Nacisk na szyjkę przez głowę dziecka staje się coraz silniejszy, a ból – bardziej uciążliwy i częstszy. Im bardziej maluch naciska, tym bardziej stymuluje kolejne uwalnianie oksytocyny i tak w kółko.
Jeśli oksytocyny będzie zbyt mało lub w trakcie porodu jej aktywność opadnie, może dojść do spowolnienia lub wręcz zatrzymania akcji skurczowej. Niewystarczająca ilość tego hormonu nieraz prowadzi również do krwotoków poporodowych oraz interwencji medycznych.
Po porodzie, oksytocyna wspomaga kurczenie się macicy i urodzenie łożyska w całości, a także stymuluje laktację.
Jeżeli poród się rozpoczął i nie postępuje, lub ciąża przekroczyła pewien etap, w szpitalu do jego wywołania stosuje się właśnie oksytocynę. Do zastosowania oksytoycyny może również dojść u ciężarnych, których:
- poród nie postępuje pomimo odejścia wód i brakuje akcji skurczowej
- ciążę należy rozwiązać wcześniej niż później, ale wciąż drogą naturalną (np. przy cukrzycy ciążowej)
- zdrowie lub życie jest zagrożone przez kontynuowanie ciąży.
Przy planowanych cięciach cesarskich często podaje się oksytocynę, aby dać organizmowi matki oraz dziecku sygnał o rozwiązaniu ciąży.
Adrenalina
Adrenalina to hormon stresu, którego poziom nie powinien być zbyt wysoki podczas porodu. Odpowiada za nasz instynkt przetrwania i opieki nad potomstwem, dzięki czemu znajdujemy w sobie niemal nieludzką siłę. Dzięki adrenalinie jesteśmy w stanie widzieć więcej niebezpieczeństw, działać podświadomie, chcąc zapewnić sobie i maleństwu najlepsze warunki do porodu. Ale wiąże się on nierozerwanie z ogromnym stresem, a ten podczas porodu jest niewskazany.
Zbyt wysoka adrenalina sprawi, że będziemy wciąż zaniepokojone, a to przerzuci się również na dziecko. Może opóźnić poród, wydłużyć go, prowadzić do paniki i niechęci do kontynuowania porodu. W ostateczności, jeśli pacjentka odmawia współpracy położnej lub lekarzowi z powodu wysokiego poziomu adrenaliny, może to prowadzić do zabiegowego charakteru porodu, a nawet cesarskiego cięcia z powodu zatrzymania akcji skurczowej.
Prolaktyna
Jest to jeden z tak zwanych hormonów matczynych. To ten hormon odpowiada w największej mierze za produkcję mleka i przygotowanie piersi przez okres ciąży do karmienia naturalnego. W czasie ciąży prolaktyna pomaga płodowi się rozwijać i przygotować do wyjścia na świat. U ogromnej większości kobiet poziom prolaktyny w czasie porodu jest na bardzo wysokim poziomie, dzięki czemu możliwe jest szybkie rozpoczęcie laktacji.
Niski lub niewystarczający poziom prolaktyny może wpływać na cały proces karmienia piersią – opóźnić go lub uniemożliwić.
Endorfiny
Odpowiadają za uczucie szczęścia i spokoju. Endorfiny pomagają nam uśmierzyć do pewnego stopnia ból. Ich poziom rośnie przez całą ciążę aż do dnia porodu, kiedy jest on maksymalny.
Endorfiny pomagają nam poradzić sobie z bólami porodowymi. Instynktownie wiemy, że kiedyś on minie, sprawia, że nawet w najtrudniejszych momentach porodu, kieruje nami miłość do naszego dziecka. Nie pozwala nam przestać i motywuje do kontynuowania porodu, byleby tylko sprowadzić bezpiecznie na świat potomka. Po porodzie ogarnia nas poczucie „szczęśliwości”, niemal natychmiast zapominamy o bólu i dyskomforcie, który nas spotkał podczas całego procesu. Łatwiej nam również znieść wszelkie medyczne procedury związane z poporodową interwencją medyczną, jak łyżeczkowanie czy szycie krocza.
Na wzrost endorfin ma na pewno wpływ kontakt skóra do skóry mamy i dziecka tuż po porodzie. Na jego spadek, według badań, wpływa zastosowanie znieczulenia zewnątrzoponowego i opioidów. Zachowanie wysokiego poziomu endorfin pozwala nam przetrwać te pierwsze, trudne tygodnie, kiedy nasz organizm wraca do formy oraz uczymy się życia z nowym członkiem rodziny. Można wręcz powiedzieć, że „żyjemy miłością”.
Jak wspomagać swoje hormony?
Utrzymanie wysokiego, optymalnego poziomu niektórych hormonów jest niezwykle istotne dla prawidłowego i efektywnego przebiegu porodu naturalnego. Możemy w pewien sposób zapewnić sobie wysoki poziom oksytocyny i endorfin poprzez:
- przygotowanie swojego planu porodu i omówienie go z lekarzem lub położną
- zadawanie pytań w celu rozwiania wszelkich wątpliwości – dzięki temu jesteśmy lepiej do porodu przygotowane
- pozostawanie w pozycji wertykalnej podczas porodu, jeśli nie ma ku temu przeciwwskazań. Dzięki temu pozwalamy grawitacji działać na naszą korzyść, a poród przebiega sprawniej
- unikanie znieczulenia zewnątrzoponowego wtedy, gdy możemy
- utrzymanie wysokiej wiary w siebie i swoje siły poprzez uzyskanie gruntownej wiedzy na temat przebiegu porodu i naturalnych reakcji organizmu
- unikanie osób, które negatywnie na nas wpływają w okresie okołoporodowym
- po porodzie – utrzymanie kontaktu skóra do skóry przez przynajmniej dwie godziny w celu podwyższenia poziomu prolaktyny
- jak najszybsze przystawienie malucha do piersi, a jeśli oboje muszą być odseparowani od siebie z powodów medycznych – regularne używanie laktatora.
Fazy porodu naturalnego
Poród naturalny przebiega w fazach, określanych przez szereg kryteriów. Nie można stwierdzić z całą pewnością, ile każda z faz będzie trwała: u niektórych kobiet poród „ciągnie się w nieskończoność”, a u innych przebiegnie tak szybko, że nie zdąży się jej nawet podać znieczulenia.
Faza pierwsza
Faza pierwsza porodu naturalnego to inaczej faza rozwierania. Jak sama nazwa wskazuje, to w jej trakcie następuje rozwieranie szyjki macicy aż do całkowitego jej otwarcia, czyli 10 centymetrów. Może rozpocząć się zarówno skurczami, jak i odejściem wód. U niektórych kobiet oba te czynniki zdarzają się jednocześnie.
Wody płodowe odchodzą, gdy z szyjki odpadnie czop śluzowy. Jest to zlepiona wydzielina, która pełniła funkcję swego rodzaju „korka” uniemożliwiającego wcześniejsze sączenie się płynu owodniowego. Nieraz panie w końcówce ciąży odejście czopa same zauważają i tym samym wiedzą, że poród to już kwestia maksymalnie dwóch dni.
Faza rozwierania może trwać nawet kilkanaście godzin i tak się to odbywa u większości kobiet. Bywa jednak, że rodząca przybywa na oddział już z całkowicie rozwartą szyjką, pomimo tego, że poród zasadniczo rozpoczął się krótko wcześniej.
Faza pierwsza trwa tak długo, aby szyjka mogła w miarę najbardziej bezszkodowo się skrócić i otworzyć. Pomaga to przygotować cały organizm do fazy drugiej, w której odbywa się parcie. Dla wielu kobiet jest to najbardziej męczący okres porodu, ponieważ odczuwają one ból i znużenie, a efektów teoretycznie nie widać. Jeżeli wody nie odeszły, a skurcze są sporadyczne, możemy jako tako normalnie funkcjonować, również w tym czasie przebywać u siebie w domu. Zalecane jest stosowanie naturalnych metod relaksacyjnych, w tym masażu pleców, prysznica, kręcenie się na piłce fizjoterapeutycznej.
Kiedy pojawić się na porodówce?
Tu kwestia jest dość skomplikowana. Oddziały porodowe są w wielu miejscach w Polsce przepełnione, nieraz brakuje kadry. Z drugiej strony chcemy czuć się zaopiekowane, a szpital daje nam poczucie bezpieczeństwa. Najpóźniej na oddziale powinnyśmy się pojawić gdy skurcze pojawiają się co 10 minut a trwają kilkadziesiąt sekund. Częstym, typowym objawem zbliżającego się porodu jest niemożność rozmowy podczas skurczu. Jeśli wody już nam odeszły, do szpitala należy udać się wcześniej, szczególnie jeśli zauważymy nieprawidłowości w wyglądzie lub zapachu płynu owodniowego.
Wody płodowe powinny być bezbarwne, mogą być lekko mętne. Nie mają zapachu lub pachną w sposób określany jako „fizjologiczny” – ani przyjemny, ani nie odpychający. Jeżeli wody mają jakąkolwiek barwę, szczególnie zieloną, należy natychmiast udać się do szpitala, najlepiej jak najbliżej swojego miejsca zamieszkania. Podobnie rzecz ma się z zapachem. Jeśli czujemy cokolwiek niepokojącego w czasie odejścia wód – powinnyśmy zadzwonić na oddział i się tam udać.
Sceny filmowe, gdy na podłogę wypływa cała masa wód płodowych za jednym zamachem, to w istocie rzadkość. Płyn sączy się i uzupełnia w pęcherzu płodowym, czym chroni dziecko przed zakażeniem okołoporodowym. Gdy wody odchodzą, jest to znak, że akcja porodowa niedługo się rozpocznie.
Faza druga
Drugi etap porodu naturalnego rozpoczyna się, gdy szyjka macicy jest już całkowicie rozwarta i maksymalnie skrócona. Stwarza tym samym najlepsze warunki dla dziecka do przyjścia na świat. Okres ten trwa najczęściej zdecydowanie krócej, ale wymaga również większej siły. Jest to tak zwana aktywna faza porodu.
Faza aktywna, a więc oparta na wypieraniu dziecka z łona, polega na robieniu dwóch kroków w przód i jednego do tyłu. Gdy mięśnie są zwarte, dziecko jest wypychane na zewnątrz, ale przy ich rozluźnieniu – jego ciało nieco się cofa. Jest to całkowicie naturalny proces i nie należy się takim przebiegiem porodu martwić.
Etap aktywny z pewnością kojarzy się wielu kobietom z największym bólem. Parcie powinno rozpocząć się, gdy skurcze nie pozwalają już nam utrzymać spokojnego oddechu. Doświadczona położna jest w stanie nam pomóc rozpoznać ten moment. Jeśli rozpoczniemy wypieranie zbyt szybko, niepotrzebnie się zmęczymy. Możemy również tym samym doprowadzić do pęknięcia krocza.
Faza druga kończy się przyjściem na świat malucha. W większości szpitali stosuje się obecnie praktykę dwóch godzin sam na sam i skóra do skóry między mamą a dzieckiem. Nazywa się to kangurowaniem, pozwala przywitać się rodzicom z ich potomkiem, a nawet umożliwia pierwsze przystawienie do piersi.
[show_products product=”134111, 137420, 132204, 180088 „]
Poród naturalny – nacięcie krocza
Chociaż odchodzi się już od rutynowego nacinania krocza, położne nieraz stosują ten zabieg, gdy widzą, że dziecko nie może wydostać się na zewnątrz, lub mama opada z sił. Nacięcie krocza polega na wykonaniu nacięcia w odpowiednim miejscu, aby uchronić ją przed niekontrolowanym pęknięciem czy przedłużającym się porodem. Nacięcie pozwala na bardziej efektywne zszycie rany niż przy samoistnym pęknięciu.
Tak zwana ochrona krocza to określenie na poród z aktywną pomocą położnej lub lekarza, którzy doradzają, w którym momencie aktywnie powinnyśmy przeć, a w którym odpoczywać. Aby wspomóc pracę mięśni, krocze nieraz okłada się ciepłymi kompresami, co działa na nie rozluźniająco. W ochronie krocza kluczowa jest również pozycja rodzącej. Najlepiej poród przeprowadzić w pozycji wertykalnej – siedzącej lub stojącej z oparciem o łóżko, fotel czy partnera.
Faza trzecia
Odbywa się najczęściej, gdy mama przytula swojego maluszka, podczas gdy położna i lekarze działają niemal niezależnie od niej. W tym bowiem czasie macica nadal się kurczy, wydalając odchody porodowe: resztę pępowiny wraz z wodami i łożyskiem. W momencie, gdy dziecko przychodzi na świat, łożysko powinno jak najszybciej zostać usunięte z organizmu matki. Jeśli nie dzieje się to samoistnie, personel powinien je wyciągnąć.
Nowa mama najczęściej nie odczuwa w tym czasie bólu. Po pierwsze dzieje się to po zakończeniu skurczy partych, więc odczuwa ona ogromną ulgę, a po drugie – skurcze te mają inny charakter.
Bardzo istotna jest ocena stanu łożyska. Powinno ono zostać wydalone w całości, ponieważ jego części mogą stanowić źródło infekcji. W takim przypadku stosuje się zabieg łyżeczkowania – mechanicznego usuwania łożyska z macicy. Najczęściej przeprowadza się je w znieczuleniu.
W trzeciej fazie, jeśli doszło do nacięcia lub pęknięcia krocza, przeprowadza się jego szycie. Te, jeśli nie są rozpuszczalne, nieraz może zdjąć położna środowiskowa przeprowadzająca wizyty patronażowe lub lekarz podczas kontroli w połogu, po siedmiu dniach.
Połóg po porodzie naturalnym
Połogiem nazywamy okres, w którym organizm matki dochodzi do siebie po ogromnej pracy, którą wykonał podczas ciąży i porodu. Nazywany jest również czwartą fazą porodu. Dochodzi w nim do ogromnych zmian hormonalnych, fizycznych i psychologicznych. Wiele kobiet obserwuje u siebie wtedy nieznane sobie reakcje. I jest to całkowicie naturalne, bo organizm całkiem dosłownie „wariuje”.
Połóg trwa około sześciu tygodni. Nie da się tego czasu samodzielnie skrócić, chociaż u niektórych pań może trwać nieco krócej. W tym czasie macica stopniowo kurczy się, aby powrócić do rozmiaru sprzed ciąży. Kobieta obficie krwawi i pozbywa się płynów macicznych, które były potrzebne do utrzymania ciąży.
Możliwe jest zaobserwowanie skrzepów krwi, jednak jeśli przekraczają one średnicę pięciozłotówki, nowa mama powinna koniecznie udać się do lekarza.
W czasie połogu piersi przechodzą niemałą transformację. Co prawda znacznie się powiększyły w czasie ciąży, ale produkcja mleka rusza na całego po przyjściu na świat dziecka. Zanim laktacja się ustabilizuje, mleko często wycieka, szczególnie w obecności płaczącego malucha.
Połóg bezwzględnie wyklucza współżycie seksualne z penetracją. Nie ma od tej zasady wyjątku, jest to niezwykle istotne. Krwawienie w połogu ma inny charakter niż menstruacja i nie należy tych dwóch stanów do siebie przyrównywać w kontekście zbliżenia między partnerami. Kontakt seksualny penetracyjny w czasie połogu grozi mamie poważnymi konsekwencjami zdrowotnymi, z zagrożeniem życia na tle infekcyjnym włącznie. Przyzwolenie do ponownych zbliżeń powinien dać lekarz po wykonaniu popołogowych badań ginekologicznych. Nie używamy w tym czasie również tamponów, również ze względu na zagrożenie infekcją.
Etapy połogu
Kluczowe jest pierwszych 12 godzin. To wtedy najczęściej dochodzi do poporodowych krwotoków, rzucawki, zatoru płynu owodniowego czy innych komplikacji okołoporodowych. Z tego względu w pierwszej dobie kobieta jest tak pilnie monitorowana przez personel medyczny w szpitalu. Ten etap nazywany jest ostrym.
W ciągu następnych tygodni, w fazie podostrej, do normy powinna wrócić praca układu moczowo-płciowego, metabolizmu, a stary emocjonalne ulegają zrównoważeniu. Cały proces jest nieco łagodniejszy i łatwiejszy dla rodzącej oraz jej domowników do zniesienia. Po sześciu tygodniach znakomita większość pań otrzymuje pozwolenie na powrót do czynności seksualnych z informacją, by powrócić do lekarza gdy zauważy się wszelki dyskomfort czy nieprawidłowości. Lekarz ginekolog, do którego powinnyśmy udać się na kontrolę po drugiej fazie połogu doradzi nam, jakie formy sportu są dla nas bezpieczne. Na pewno będzie to spacer, niekiedy dozwolona jest jazda na rowerze, ale w ciągu tych sześciu tygodni warto wstrzymać się z samodzielnym rozpoczynaniem uprawiania sportów polegających na skakaniu i bieganiu. Te formy nie pozwalają bowiem spokojnie pracować macicy.
Trzeci etap trwa do około sześciu miesięcy po porodzie i jest to czas, kiedy mięśnie i tkanki również wracają do swojej poprzedniej formy (a przynajmniej powinny). Tyle czasu trwa powrót do indywidualnej, prawidłowej fizjologii. Jest to dobry czas na ewentualne konsultacje i rozpoczęcie fizjoterapii uroginekologicznej. W tym czasie wracamy do uprawianego wcześniej sportu, najpierw spokojnie wdrażając się w nasze poprzednie przyzwyczajenia.
W trzecim etapie do głosu mogą dojść objawy depresji poporodowej. Jeśli w pierwszych sześciu tygodniach po porodzie obserwujemy u siebie smutek, rozdrażnienie i zmęczenie życiem, położna środowiskowa lub lekarz powinni określić na podstawie testów, czy jest to baby blues (stan obniżenia samopoczucia psychicznego spowodowanego zmęczeniem i brakiem równowagi hormonalnej). Powrócą tym samym do kwestii samopoczucia emocjonalnego, gdy stan podostry połogu dobiegnie końca. Depresję poporodową powinno się zdiagnozować i rozpocząć jej leczenie jak najszybciej, aby mama mogła cieszyć się życiem i prawidłowo funkcjonować w swoim środowisku. Na uwagę zasługuje również młody tato, bowiem depresja poporodowa u ojców również się zdarza.
Brzuch po porodzie naturalnym
Kondycja brzucha i skóry po porodzie naturalnym zależeć będzie w ogromnym stopniu od odżywiania w ciąży i liczby kilogramów, które młoda mama przybrała w tym czasie. Skóra jest niezwykle elastycznym organem i jak najbardziej ma możliwość powrotu do swojego stanu sprzed ciąży.
Tuż po porodzie z pewnością odczujemy niższą wagę i ulgę dla kręgosłupa. Brzuszek, ze względu na brak największego ciężaru, będzie nieco obwisły. W czasie samego porodu ubywa nam bowiem około 5-6 kilogramów. Jest to waga dziecka oraz płynu owodniowego, łożyska i części odchodów porodowych. Z czasem waga będzie spadać wprost proporcjonalnie do czasu, w którym organizm się oczyszcza. Dlatego po porodzie ważny jest jadłospis młodej mamy – nie tylko w kontekście karmienia piersią, ale i dla niej samej. Dieta powinna być zbilansowana, zróżnicowana i zdrowa. Wspomaga ona powrót brzucha do poprzedniego wyglądu i utratę kilogramów.
Aby skórze pomóc, możemy stosować kremy i balsamy ujędrniające, które są bezpieczne dla karmiących naturalnie mam. Ich składniki w żaden sposób nie wchłaniają się do krwi i nie zagrażają maleństwu. Tego typu kosmetyki (np. olejek z serii MOMME) można stosować jeszcze w czasie ciąży, aby skórę zawczasu uelastyczniać.
Przeciwwskazania do porodu naturalnego
Wielu ciężarnym sen z powiek spędza kwestia przeciwwskazań do porodu naturalnego. U niektórych pań faktycznie występują, a można je rozgraniczyć na przeciwwskazania względne i bezwzględne. Mogą one być na podłożu np. okulistycznym, ortopedycznym, neurologicznym, psychiatrycznym czy kardiologicznym. Jak przebiega wystawienie zaświadczenia o przeciwwskazaniach?
Lekarz ginekolog-położnik specjalizuje się w swojej dziedzinie, nie może więc wystawić opinii dotyczącej innego obszaru zdrowia. Poleci więc on swojej pacjentce, w razie potrzeby, konsultację u specjalisty, który oceni jej stan zdrowia i zaleci odpowiednią drogę rozwiązania ciąży. Skierowanie na cięcie cesarskie może więc wypisać ginekolog prowadzący ciążę po zapoznaniu się z opinią innego specjalisty.
Może się jednak zdarzyć, że po przybyciu na izbę przyjęć, lekarz przyjmujący pacjentkę podejmie decyzję o rodzaju porodu i pomimo skierowania podjęta zostanie próba porodu naturalnego.
Lęk przed porodem naturalnym
Lęk przez porodem naturalnym jest normalną reakcją przed nieznanym. Wbrew pozorom, nie każda kobieta ma instynktownie wpisaną w swoją naturę koncepcję porodu siłami natury. Ten lęk warto jednak przepracować ze specjalistą, a im szybciej się do niego udamy, tym lepiej. Psychiatra lub psycholog czy psychoterapeuta pomoże nam odnaleźć faktyczne źródło naszego lęku i, jeśli to możliwe, pokonać go. W sytuacji, gdy nie będzie to możliwe, psychiatra może wystawić zaświadczenie o przeciwwskazaniu do porodu naturalnego ze względu na tokofobię. Na tej podstawie ginekolog prowadzący ciążę powinien wypisać skierowanie do szpitala na zabieg cięcia cesarskiego.
Znieczulenie do porodu naturalnego
Kiedyś uważało się, że poród musi boleć. Dziś wiemy, że zastosowanie pewnych metod łagodzenia bólu poprawia ogólne wrażenia z porodu naturalnego, a niestraumatyzowane mamy mają większą szansę na zajście w kolejne ciąże.
Istnieją najróżniejsze metody minimalizowania bólu, od całkowicie nieinwazyjnych po te, których podanie musi odbyć się w obecności anestezjologa.
TENS
Jest to rodzaj urządzenia z elektrodami, które przytwierdza się do skóry pleców. Poprzez elektrostymulację ból jest częściowo obniżany, co daje pewną ulgę mamie. Nie wymaga wkłuwania się w żyły czy mięśnie, co sprawia, że metoda ta jest bezpieczna dla większości mam i nieinwazyjna. Aparaty TENS są dostępne w wielu szpitalach, jednak coraz częściej przyszłe mamy decydują się je wypożyczyć na czas porodu.
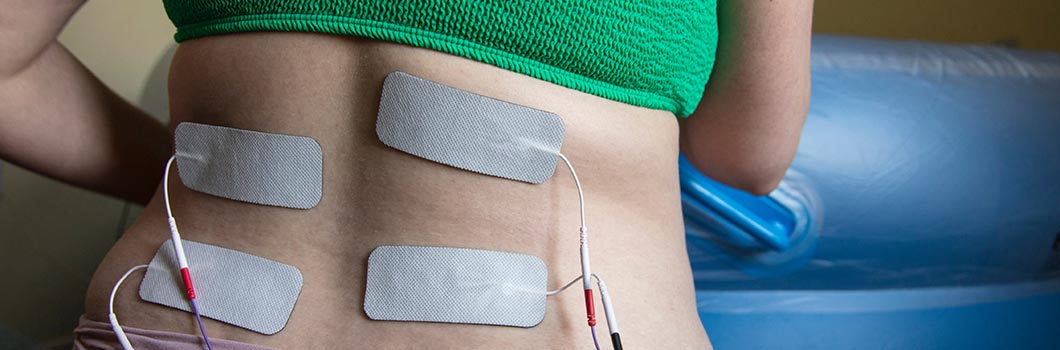
Gaz rozweselający
Metoda niezwykle często stosowana w Wielkiej Brytanii polega na wprowadzeniu do organizmu mieszaniny podtlenku azotu i tlenu. Entonox wdycha się, gdy pojawia się skurcz. Jednakże to rodząca decyduje o momencie, który jej najbardziej odpowiada i to sprawia, że czuje ona większą kontrolę nad tym co się dzieje. Gaz nie wpływa w żaden sposób na pracę mięśni, nie ma więc działania ograniczającego akcję skurczową. Zmniejsza on jednak odczuwanie bólu, chociaż nie eliminuje go kompletnie.
Poród naturalny w wodzie
Coraz bardziej popularna metoda łagodzenia bólu. Woda sprawia, że ciało staje się dużo lżejsze, a banda basenu stanowi dobre podparcie dla kręgosłupa. Basen musi mieć odpowiednią głębokość i wielkość, woda w niej nie przekracza zakresu 35-37 stopni, co jest monitorowane przez położną.
Do basenu nie wchodzi się zbyt szybko, ponieważ może to spowolnić akcję porodową. Zaleca się, aby do wody wejść przy około 5 centymetrach, gdy ból staje się wyraźniejszy, a skurcze – dłuższe. Poród w wodzie wyklucza zastosowanie znieczulenia zewnątrzoponowego.
Najczęściej, tuż przy samym wyjściu dziecka, mama opuszcza wannę, ale możliwe jest również pozostanie w niej. Dziecko przechodzi z jednego naturalnego środowiska do drugiego, co ogranicza jego stres związany z narodzeniem. Położna dokładnie pilnuje momentu, w którym malucha należy wyciągnąć z wody. Mama i dziecko mogą się przywitać.
Poród w wodzie mogą wybrać wszystkie zdrowe mamy bez przeciwwskazań, ciepła woda pozwala się zrelaksować. Przeciwwskazanie stanowią choroby krążenia, infekcje dróg rodnych, krwawienie czy problemy z ułożeniem łożyska.
Znieczulenie podpajeczynówkowe
Stosowane głównie przy cesarskim cięciu. Pacjentka nie czuje nic, co się dzieje z jej ciałem od klatki piersiowej w dół, choć jest świadoma i może swobodnie rozmawiać. Dzięki temu może przytulić dziecko po narodzeniu i się z nim przywitać.
Znieczulenie zewnątrzoponowe
W skrócie ZZO, wymaga obecności anestezjologa. Znieczulenie blokuje przewodnictwo sygnału bólowego od macicy do mózgu, dzięki czemu po prostu go nie rejestrujemy. Co za tym idzie – nie czujemy również akcji skurczowej, co oznacza, że nie wiemy, kiedy przeć. Przy tym rodzaju znieczulenia można chodzić, chociaż nie jest to wskazane. Wymaga stosowania KTG w celu wychwycenia momentu ewentualnego spadku tętna dziecka, zaś ból po porodzie może być silniej odczuwamy (jako że nie czułyśmy jego narastania podczas porodu).
Naturalne sposoby na wywołanie porodu
Za ciążę donoszoną uważa się tę, która przekroczyła 38. tydzień. Po tym czasie, gdy poród się zacznie, dziecko nie otrzyma już statusu wcześniaka. Nie zmienia to jednak faktu, że im większy staje się ten słodki ciężar, tym trudniej nam funkcjonować, szczególnie w ekstremalnych warunkach atmosferycznych (np. upale). Dlatego wiele kobiet poszukuje sposobów na naturalne i nieinwazyjne przyspieszenie porodu.
Na wstępie jednak trzeba zaznaczyć, że decyzji o tego typu praktykach nie powinno się podejmować na własną rękę. Jeśli lekarz stwierdzi, że można spróbować niektórych domowych metod, wtedy dopiero można się za to zabrać. Wynika to z faktu, że żadna z tych metod nie jest dowiedziona naukowo, a poparta jest głównie subiektywnymi, osobistymi doświadczeniami.
Do domowych sposobów przyspieszenia porodu należą m.in.:
- spacery, o ile pogoda na to pozwala
- stymulacja sutków i łechtaczki ze względu na wyrzuty oksytocyny.
- stosunek seksualny, ze względu na wyrzut endorfin i oksytocyny podczas orgazmu – hormonów, które mogą przyspieszyć akcję skurczową. Ponadto, prostaglandyny obecne w spermie mogą wspomóc rozpuszczenie czopa śluzowego i odejście wód. Nie należy współżyć seksualnie po odejściu wód.
- Niektórzy twierdzą, że jedzenie fig może przyspieszyć proces rozwierania szyjki.
- Bezwzględnie po konsultacji lekarskiej można spróbować akupresury i akupunktury przeprowadzonych przez doświadczonych specjalistów.

Powikłania po porodzie naturalnym
Jak każda procedura medyczna, również poród naturalny obarczony jest pewnymi komplikacjami. Warto o nich wiedzieć, ale nie martwić się na zapas, ponieważ przy odpowiedniej opiece dzieci rodzą się zdrowe i gotowe na nowe życie.
Nie powinno nas na pewno martwić krwawienie ani skurcze macicy. Są to naturalne reakcje i sposób organizmu na powrót do formy sprzed ciąży. To, co powinno nas zaniepokoić to krwotoki – nie do opanowania, pełne skrzepów. Jeśli zauważymy, że krew dosłownie wylewa się z jamy ciała, należy koniecznie udać się na ginekologiczną izbę przyjęć.
Jeżeli zauważymy, że krwawienie nagle ustało bez wyraźnej przyczyny, a macica nie daje oznak obkurczania, pilnie zgłośmy się do szpitala. Cała krew, która nagromadziła się przez ciążę, razem z odchodami porodowymi, powinna zostać usunięta z organizmu w okresie połogu i jeśli się to nie dzieje samoistnie – stanowi zagrożenie dla zdrowia i życia mamy.
W pierwszych tygodniach po porodzie może się przydarzyć gorączka. Organizm na nowo musi wyregulować sobie swoje procesy chłodzenia i grzania, dlatego epizody gorączkowe są dość częste, choć przemijające. Jeśli zauważymy u siebie gorączkę ponad 39 stopni, z towarzyszącymi mu bólami w podbrzuszu, nadmiernym osłabieniem i dreszczami, trzeba skonsultować się z lekarzem. Najlepiej, aby konsultacja odbyła się w szpitalu, ponieważ mogą to być objawy zakażenia poporodowego.
Powikłania zakrzepowo-zatorowe to zespół objawów składających się na niebezpieczną dla zdrowia chorobę. Dochodzi do niej zarówno po porodzie naturalnym, jak i cesarskim, chociaż ze względu na zabiegowy charakter tego drugiego, statystycznie częściej występuje właśnie wtedy. Jeśli zauważamy u siebie po porodzie obrzęki nóg i rąk, trudności z chodzeniem inne niż zwykłe zmęczenie poporodowe, drętwienie kończyn dolnych i górnych oraz zaczerwienienie skóry, powinnyśmy szybko zgłosić się do lekarza.
Po połogu warto zapoznać się z opinią i poddać badaniu przez fizjoterapeutę uroginekologicznego. Sprawdzi on, czy nie doszło do rozejścia spojenia łonowego, które może się przydarzyć podczas zbyt długiego i trudnego porodu.
Ile dni w szpitalu po porodzie naturalnym pozostaje mama i dziecko?
W idealnych warunkach, czyli po porodzie całkowicie fizjologicznym i bez powikłań, mama i maluszek mogą zostać wypisani do domu już po 2 pełnych dobach od porodu. W tym czasie wykonane zostaną na obojgu wszystkie niezbędne badania. U mamy sprawdza się:
- stan krocza, szczególnie, jeśli było nacinane lub pęknięte
- ciśnienie
- temperaturę ciała
- stan macicy – przede wszystkim palpacyjnie
Nowonarodzone dziecko jest objęte szczególną opieką. Podczas pobytu w szpitalu u malucha bada się:
- poziom bilirubiny, która jest częstą przyczyną żółtaczki niemowlęcej i która może wydłużyć pobyt w szpitalu
- słuch podczas badania przesiewowego – jest to badanie całkowicie nieinwazyjne
- w uzasadnionych przypadkach wykonuje się też USG przezciemiączkowe
- wagę, aby wychwycić zbyt gwałtowne i drastyczne ubytki masy ciała (dopuszczalne jest 10% wagi urodzeniowej)
- długość ciała i obwód główki
- ocenia się również pracę układu nerwowego i wzrok
- położne i neonatolodzy mają również za zadanie dokonać ogólnej oceny stanu noworodka.
W zależności od zaleceń prenatalnych, lekarze przeprowadzają dodatkowe badania, np. USG konkretnych narządów. Tutaj przeczytasz więcej o badaniach noworodkowych w szpitalu.
Skala Apgar
Badanie przeprowadzane przez neonatologa i/lub położną tuż po urodzeniu pozwala ocenić stan noworodka i jego przystosowanie do nowych warunków życiowych. Jeśli wynik nie przekracza wartości 3 – jest to stan zagrażający życiu i wymaga szczególnej troski medycznej. Wynik mieszczący się w granicach 3-6, oznacza to, że maluch wymaga dodatkowej obserwacji, może potrzebować dotleniania przez jakiś czas lub jego mięśnie nie działają prawidłowo. Wynik 7 lub powyżej oznacza, że dziecko jest w dobrym stanie i może przebywać z mamą.
Podczas dokonywania oceny w skali Apgar sprawdza się napięcie mięśniowe, kolor skóry, oddychanie a także odruchy bezwarunkowe.
Jak przygotować się do porodu naturalnego?
Przede wszystkim nie wstydzić się żadnego pytania. Poród każdej kobiety jest nieco inny, każda musi zmagać się z indywidualnymi dolegliwościami i doświadczeniami. Choć cenne, rzetelną wiedzę uzyskamy tylko u doświadczonego pracownika służby zdrowia, który prowadzeniem ciąż i ich rozwiązywaniem zajmuje się na co dzień.
Czytajmy książki i poradniki, które w sposób prosty i „ludzki” pokazują nam, na czym poród naturalny faktycznie polega. Jest nieco prawdy w stwierdzeniu, że przecież kobiety rodzą od milionów lat i dzisiaj również ogromna większość przebiega bez żadnych komplikacji.
Ciało kobiety jest w pewnym sensie przygotowane do porodu naturalnego. Jeśli z jakiegoś powodu nie udaje nam się sprowadzić potomka na świat tymi drogami, lekarze zaproponują alternatywne rozwiązanie. Tak po prostu bywa, więc przygotowujmy się na najlepsze, ale bądźmy otwarte na różne scenariusze.
Dbajmy przede wszystkim o swój spokój. Unikajmy, jeśli to możliwe, czynników, które mogą zagrozić naszemu dobremu samopoczuciu i nadmiernie nas denerwować. Dotyczy to pracy, znajomych, złośliwych komentarzy.
Uwierzmy w siebie i swoje możliwości. Rodząca kobieta jest w stanie naprawdę wiele znieść. Poród naturalny, chociaż bolesny i nikt tego nie kwestionuje, trwa przez jakiś czas, ale ciało ma wykształcone mechanizmy powrotu do formy sprzed ciąży.
Nie powinnyśmy czekać ze spakowaniem torby do porodu do ostatniej chwili. Lepiej przygotować ją wcześniej, aby móc ją uzupełnić w razie potrzeby.

Tworzymy zespół ekspertów i pasjonatów tematyki zdrowotnej, dietetycznej i kosmetologicznej. W pisaniu opieramy się na aktualnej wiedzy medycznej, zaleceniach i badaniach naukowych. Przede wszystkim, nie ustajemy w edukowaniu się, aby dostarczyć naszym Czytelnikom jak najszersze i najaktualniejsze informacje z zakresu zdrowia i urody.



