Dieta na insulinooporność. Na czym polega, czy trudno ją wdrożyć i czy można schudnąć przy IO?

Jadłospis przy insulinooporności i cukrzycy – czy to to samo?
Przede wszystkim należy zdać sobie sprawę z tego, że cukrzyca typu 2 nie jest tym samym co insulinooporność. Jest to dużo bardziej zaawansowany stan, w którym dochodzi do nieprawidłowego metabolizmu cukru, a dalej w degeneracji naczyń krwionośnych, kwasicy ketonowej, a w końcu nawet śpiączki i śmierci. Cukrzycę typu 2 należy bezwzględnie leczyć farmakologicznie oraz dietą, podczas gdy w insulinooporności, szczególnie w jej wczesnym stadium, często wystarczy dieta i umiarkowana aktywność fizyczna.
Spożywając regularnie pokarmy bogate w cukry proste, doprowadza się do ciągłej wysokiej zawartości glukozy we krwi. To rodzi zwiększoną potrzebę wytwarzania insuliny przez trzustkę, jednakże gdy wrażliwość na ten hormon jest obniżona lub zahamowana, mamy do czynienia z insulinoopornością. Z czasem tkanki, mięśnie i narządy zaczynają głodować i wysyłać sygnał do mózgu, że oto znów jesteśmy głodni, pomimo tego, że niedawno spożyliśmy całkiem spory posiłek, a nadmiar glukozy krąży we krwi zamiast trafiać tam, gdzie trzeba. Koło się toczy, aż dochodzi do hiperinsulinemii, a więc nadmiernych, niekontrolowanych wyrzutów insuliny, dalej stanu przedcukrzycowego, aż w końcu – cukrzycy typu 2.
Lekarze diabetolodzy i endokrynolodzy często zalecają dietę cukrzycową osobom z IO. Tymczasem nie zawsze się to sprawdza. W cukrzycy typu 2 najczęściej powinno się jeść mało, ale w krótkich odstępach czasu, a więc 4-5 posiłków dziennie. Tymczasem osoby z IO często skarżą się, że po pierwsze nie przejadają takiej ilości, a po drugie wolą zjeść rzadziej, a więcej. Czy słusznie?
Okazuje się, że może to mieć swoje uzasadnienie. Insulinooporność polega przecież na małej wrażliwości tkanek i narządów na działanie insuliny. Jeśli posiłki spożywa się częściej, do wyrzutów również częściej dochodzi. Stąd przy diecie cukrzycowej osoby z samą IO oraz hiperinsulinemią nieraz odczuwają nasilone objawy chorobowe.
Zdarza się również, że insulinoopornym osobom zaleca się dietę niskowęglowodanową. Nie zawsze jest to właściwe. W teorii brzmi świetnie, ale może prowadzić do zaburzeń układu nerwowego. Glukoza (pozyskiwana ze spożywanych cukrów prostych lub przekształcana z cukrów złożonych) musi krążyć we krwi w jakimś stopniu, ponieważ jest niezbędna dla mózgu. Gdy będzie jej za mało, mózg albo mięśnie i tkanki będą jej w jakimś stopniu pozbawione. Diety o znacznie obniżonym poziomie węglowodanów mogą okazać się niebezpieczne dla osób z zaburzeniami metabolizmu glukozy. Należy raczej skupić się na odpowiednim komponowaniu posiłków oraz wyborze odpowiednich węglowodanów.
Dieta na insulinooporność
Istnieją jednak pewne podobieństwa między dietą na IO a cukrzycową. Polegają one przede wszystkim na wyborze odpowiednich produktów spożywczych, które mają być zdrowe i pełnowartościowe. Ważna jest rezygnacja z wszelkich cukrów przetworzonych. Co z cukrami prostymi w ogóle?
Tutaj nie ma prostej odpowiedzi. O ile sacharoza, a więc cukier prosty, oraz glukoza w czystej postaci to rzeczy, których powinno się zdecydowanie unikać, o tyle fruktoza i laktoza są nieodłącznymi elementami podstawowych produktów spożywczych. Nie ma przecież owoców bez cukrów prostych. Co wtedy?
Dla osób z insulinoopornością powstała koncepcja talerza insulinoopornego. Jest to określenie mające zebrać w jedno miejsce ogólne zasady komponowania posiłków tak, aby można było zjeść większość produktów spożywczych w optymalnej ilości. Talerz insulinooporny ma za zadanie nauczyć nas, jak łączyć produkty, aby dodawały nam energii, wprowadzały wszystkie potrzebne składniki odżywcze, a przy okazji dobrze działały na naszą psychikę.
Cukrzycy często słyszą od lekarzy, aby zrezygnować z części gotowanych warzyw (ziemniaki, marchew, pietruszka), owoców (2 x w tygodniu, przed południem), a najlepiej przestrzegać ściśle rygorystycznej diety. Jest to wiedza sprzed lat, której założenia już dawno zostały obalone. Insulinooporni przy komponowaniu posiłków mogą jeść to, co ogólnie zdrowe, ale w moderacji i ze szczególnym uwzględnieniem witamin i minerałów.
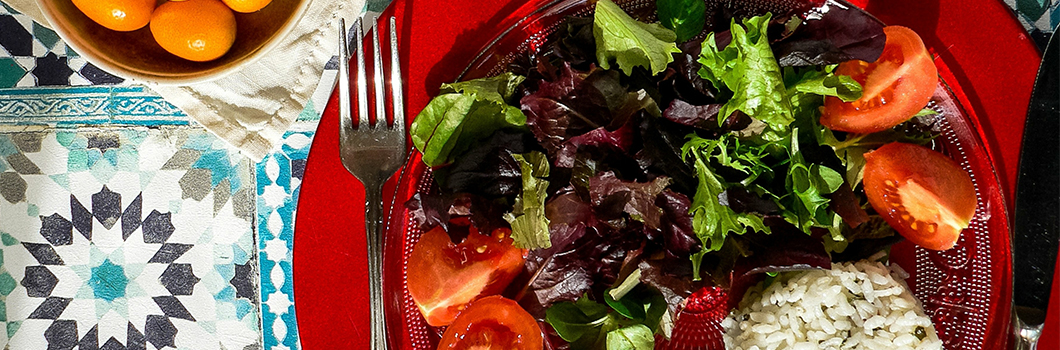
Jadłospis przy insulinooporności – komponowanie posiłków
Talerz insulinooporny jest bardzo prostym wskaźnikiem komponowania posiłków. Połowę talerza powinny stanowić warzywa. Najlepiej nieprzetworzone, surowe bądź gotowane na parze. Unikamy smażenia i okraszania ich sosami.
30% pozostałej powierzchni talerza powinny stanowić węglowodany złożone. Są to produkty z pełnoziarnistej mąki typu 1850 i wyżej, gryczanej, żytniej typ 2000, z ciecierzycy, owsianej, orkiszowej, semoliny pszennej typ 1750, migdałowej, amarantusowej. To samo dotyczy pieczywa (szukamy takiego o najlepszym i najkrótszym składzie), płatki owsiane, żytnie, gryczane, ryż dziki, brązowy, basmati i kasze: gryczana, bulgur, quinoa, perłowa i pełny kuskus.
15% stanowić będzie białko dobrego pochodzenia. Oznacza to, że unikamy jak ognia kiepskiej jakości wędlin, parówek, kiełbas, a stawiamy na jak najmniej przetworzone mięso, jaja, ryby, nabiał niesłodzony i nie typu „light” z dodatkiem cukru lub słodzika (odzwierzęcy i roślinny). Dopuszczalne są wędliny, ale wyłącznie o dobrym składzie, a najlepiej – własnego wyrobu.
Ostatnie 5% stanowią tłuszcze. Będą to nierafinowane oleje tłoczone na zimno (z oliwek, rzepakowy, lniany), orzechy, pestki.
Tak zachowane proporcje w każdym posiłku zapewnią, że nawet cukry proste, które z pewnością czasem w daniu się pojawią, będą efektywnie trawione i „neutralizowane” przez białko i tłuszcze. Raz na jakiś czas można również podeprzeć się warzywami gotowanymi o złowrogim wysokim indeksie glikemicznym, pod warunkiem, że reszta talerza zostanie zachowana jak wyżej.
Insulinooporność a dieta – jakie badania wykonać?
Nawet najlepiej, zgodnie ze sztuką, skomponowane posiłki mogą nie sprawdzić się u każdego. Niestety, insulinooporności i hiperinsulinemia u różnych pacjentów przybierają nieco inny charakter. Dwie pozornie podobne osoby będą mieć kompletnie różne wyniki oraz zupełnie różne schorzenia współistniejące. Na przykład jeden insulinooporny człowiek może mieć również hipoglikemię reaktywną, a jeszcze inne stan przedcukrzycowy. W jaki sposób to sprawdzić?
Najdokładniejszym badaniem obecnie dostępnym jest doustne badanie obciążenia glukozą, czyli tak zwana krzywa cukrowa bądź krzywa glukozowa. Zaleca się jednak, aby dorzucić do niej również badanie krzywej insulinowej, które pokaże, w jakim stanie jest trzustka pod względem produkcji insuliny. Optymalne wyniki otrzyma się przy wykonywaniu krzywej trzy- lub nawet czteropunktowej. Krew pobierana jest:
- w zerowej minucie, a więc na samym początku,
- po 30 minutach (opcjonalnie, w krzywej czteropunktowej,
- po godzinie (krzywa trzypunktowa),
- po dwóch godzinach.
| Glukoza | Insulina | ||
|---|---|---|---|
| Minuta 0 | x | x | |
| Minuta 30 | x | x | Krzywa czteropunktowa |
| Minuta 60 | x | x | Krzywa trzypunktowa |
| Minuta 120 | x | x | Krzywa dwupunktowa |
| Krzywa glukozowo-insulinowa | |||
| Krzywa glukozowa | Krzywa insulinowa | ||
W przypadku więcej niż jednego schorzenia warto wybrać się do dietetyka specjalizującego się w IO celem ustalenia liczby i kaloryczności posiłków. Jest to szczególnie istotne z punktu widzenia walki z nadwagą i otyłością, ponieważ bardzo wielu chorych ma z tym poważne problemy.
Insulinooporność – czego nie można jeść
Niezależnie od osobistych preferencji, w insulinooporności warto całkowicie zrezygnować z niektórych produktów spożywczych. Nie dość, że nie wprowadzają one kompletnie nic wartościowego do organizmu, to również mogą zaburzać dietoterapię. Należą do nich:
- Wysoko przetworzone pokarmy, tak zwane fast foody, które można z powodzeniem przygotować w domu z „dozwolonych produktów”. Sieciowe dania zawierają mnóstwo cukru i tłuszczów nasyconych, nawet jeśli tego tak mocno nie odczuwamy na języku.
- Ciasta i ciasteczka przygotowywane z białej mąki i sacharozy. Jest mnóstwo przepisów na zdrowe słodkie przekąski z mąk grubego przemiału z erytrytolem.
- Słodziki chemiczne, takie jak aspartam. Jeśli mamy problem z rezygnacją ze słodzonych napoi, warto przerzucić się na erytrytol, ewentualnie ksylitol czy stewię.
- Należy unikać produktów mających w składzie syrop glukozowo-fruktozowy. Jest on niezdrowym zamiennikiem cukru, który wręcz nasila apetyt.
- Ograniczenie cukrów prostych ma również odniesienie do nabiału. Często cukier dodawany jest w formie „ukrytej” do produktów light jako stabilizator konsystencji i smaku. Nabiał, jak każdy inny rodzaj białka, powinien być o jak najkrótszym składzie, najlepiej naturalny.
- Warzywa o wysokim indeksie glikemicznym mogą pozostać w diecie, ale w ograniczonej ilości. Można sobie pozwolić na ziemniaki w mundurkach, marchewkę z rosołu i inne, jednak najlepiej, aby były one w posiłku dobrze zbilansowanym.
Dieta na insulinooporność i aktywność fizyczna
Chorzy na insulinooporność często skarżą się, że pomimo dużej aktywności fizycznej, nie dość, że nie chudną, to jeszcze nabierają kilogramów. Jak to możliwe, skoro zewsząd napierają informacje o dobroczynnym wpływie sportu? Przy IO jest to niestety możliwe.
Przede wszystkim jednak należy zauważyć, że aktywność fizyczna jest niezwykle istotna w obniżaniu oporności na insulinę. Dlaczego? Mięśnie jako paliwa napędowego używają glukozy z krwi lub glikogenu z wątroby. Spalając ją, obniżają jej poziom we krwi, tym samym zmniejszając potrzebę wytwarzania insuliny. Jednakże problem pojawia się, gdy w organizmie zaczyna pracować kortyzol – hormon stresu. Jest on wytwarzany w sytuacjach, gdy potrzebna jest szybka adaptacja do różnych czynników, również niebezpiecznych dla zdrowia i życia. I to jest OK., jednak pojawia się on również wtedy, gdy wzrasta zapotrzebowanie na energię – a więc również podczas nasilonej aktywności fizycznej. Więcej kortyzolu to mniejsza wrażliwość na insulinę, a więc koło się zamyka i zamiast chudnąć, stoimy w miejscu. A do tego, gdy odczuwamy napady głodu, które zaspokajamy na szybko nieodpowiednimi produktami – tyjemy.
Dlatego aktywność fizyczna przy insulinooporności powinna być regularna, ale umiarkowana. Nie może ona powodować zbytniego wzrostu kortyzolu we krwi. Polecany jest wysiłek 4-5 razy w tygodniu po 40-50 minut. U większości z nas sprawę załatwić może nawet nieco żwawszy spacer z psem lub do pracy, z wózkiem na zakupy (dodatkowe obciążenie) bądź rower. Wysiłek powinien stać się jednym z podstawowych elementów naszej codzienności – tak jak jest to wskazane w piramidzie żywieniowej. Wtedy aktywność fizyczna będzie miała realny wpływ na insulinooporność.
• metformina • uzależnienie od cukru • typu cukrzycy • jak rozpoznać cukrzycę • produkty dietetyczne

Tworzymy zespół ekspertów i pasjonatów tematyki zdrowotnej, dietetycznej i kosmetologicznej. W pisaniu opieramy się na aktualnej wiedzy medycznej, zaleceniach i badaniach naukowych. Przede wszystkim, nie ustajemy w edukowaniu się, aby dostarczyć naszym Czytelnikom jak najszersze i najaktualniejsze informacje z zakresu zdrowia i urody.



